
Luce Blu
Cura delle lesioni cutanee
Luce Blu come terapia delle lesioni cutanee
Lo studio degli effetti della Luce LED Blu nella cura delle lesioni cutanee è portato avanti da Emoled in collaborazione con alcune fra le più importanti realtà della ricerca Italiana nell’ambito della fotonica e della ricerca clinica.
La gamma delle patologie studiate è ampia: lesioni cutanee croniche quali le ulcere degli arti inferiori (ulcere venose, arteriose e miste), le ulcere infiammatorie (da malattie reumatiche, scleroidermia), il piede diabetico e le ulcere da pressione; lesioni cutanee con vasta perdita di sostanza quali le ustioni e le ferite da trauma, deiscenze chirurgiche, disturbi di natura dermatologica.
Grazie a questa attività è stato riscontrato che la Luce Blu, attraverso il processo di Fotobiomodulazione, è in grado di risolvere l’infiammazione e di stimolare il processo di rigenerazione del tessuto cutaneo.
Le origini
Se già nell’antichità la luce del sole era usata per la cura di alcune patologie, la nascita della fototerapia moderna avviene con il dermatologo danese Finsen, insignito del Nobel per la medicina nel 1903 a seguito della pubblicazione dei risultati del trattamento del lupus vulgaris con una luce concentrata e ricca di UV, prodotta da una lampada ad arco.
A seguito dello sviluppo dei laser negli 60 e, successivamente, l’avvento dei LEDs (Light Emitting Diodes), sorgenti luminose che emettono luce “monocromatica”, è stato possibile investigare l’interazione fra tessuti biologici e specifiche lunghezze d’onda; nasce così la Biofotonica, la branca della Fisica che ha per oggetto lo studio di tali interazioni, e vengono sviluppati diversi dispositivi medici per trattamenti terapici e diagnostici come risultato dell’attività di ricerca in questo ambito.
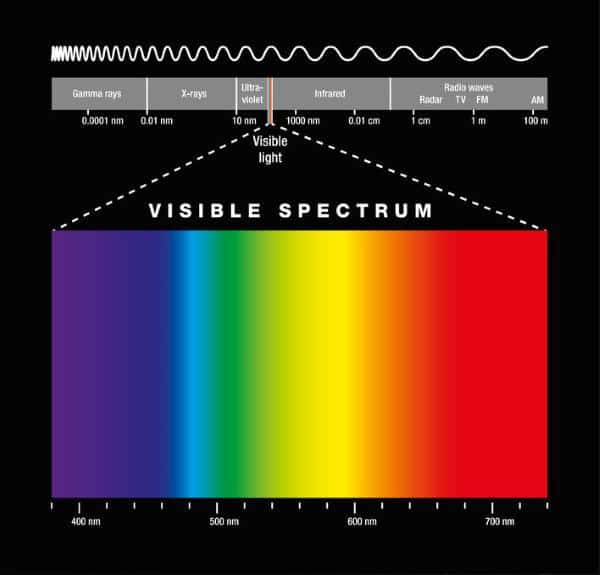

Il meccanismo terapeutico della Luce Blu:
la Fotobiomodulazione.
L’effetto terapeutico della luce avviene grazie alla presenza nei tessuti di molecole endogene capaci di assorbirla: l’energia veicolata dal fascio luminoso viene assorbita da questi elementi naturalmente presenti nei tessuti, detti “cromofori”, e utilizzata per promuovere reazioni chimiche o produrre cambiamenti conformazionali in alcune biomolecole.
Questo processo si traduce in effetti terapeutici benefici quali la riduzione del dolore e dell’infiammazione, l’immunomodulazione e l’induzione della guarigione delle ferite e della rigenerazione tissutale ed è stato definito “Fotobiomodulazione” nel 2014 dalla North American Association for Laser Therapy e la World Association for Laser Therapy, in una conferenza congiunta. Ogni cromoforo ha uno spettro di assorbimento diverso e di conseguenza una diversa sensibilità alle varie lunghezze d’onda che, una volta assorbite dai tessuti, possono produrre effetti fotofisici e fotochimici diversi.
Emoled ha sviluppato una terapia per le lesioni cutanee che si basa sulla Fotobiomodulazione e sull’uso di lunghezze d’onda specifiche della luce visibile nell’intervallo del blu. La Luce Blu è assorbita da enzimi della catena di trasporto elettronico e delle flavoproteine e ha come effetti terapeutici la risoluzione dell’infiammazione, la riduzione del dolore e la stimolazione della rigenerazione tissutale, osservati in studi preclinici e clinici.
Una terapia per le ferite difficili da guarire,
un problema medico sanitario importante
L’infiammazione è una fase necessaria del processo di riparazione di una ferita che dovrebbe durare nel suo complesso non più di quattro settimane; a causa di patologie o particolari condizioni fisiche (come età avanzata, carenze nutrizionali, restrizioni della mobilità) può verificarsi uno stallo della fase infiammatoria che causa la cronicizzazione della ferita. Le eziologie di ferita cronica più diffuse e impattanti sono: le ulcere degli arti inferiori, originate prevalentemente da insufficienza venosa, affliggono l’1% della popolazione adulta ed il 3,6 %della popolazione oltre i 65 anni di età; il piede diabetico che colpisce un paziente con diabete mellito su tre e rappresenta la causa più frequente di amputazione degli arti inferiori nel mondo; le ulcere da pressione o “decubiti” causati dalla pressione di una preminenza ossea in persone con mobilità limitata come pazienti in terapia intensiva, che hanno una prevalenza media stimata sulla popolazione europea del 13.7%.
Una risposta infiammatoria disregolata è all’origine anche della complicanza di ferite caratterizzate da vasta perdita di sostanza, originate da un trauma o da un’ustione, e delle deiscenze chirurgiche.
La Fotobiomodulazione con Luce Blu, terapia in grado di stimolare la transizione della fase infiammatoria, può dare un contributo alla risoluzione delle ferite con un processo di guarigione rallentato o mai concluso, un importante problema medico-sanitario dati gli alti costi di gestione e la scarsa qualità di vita dei pazienti affetti da tale problema.
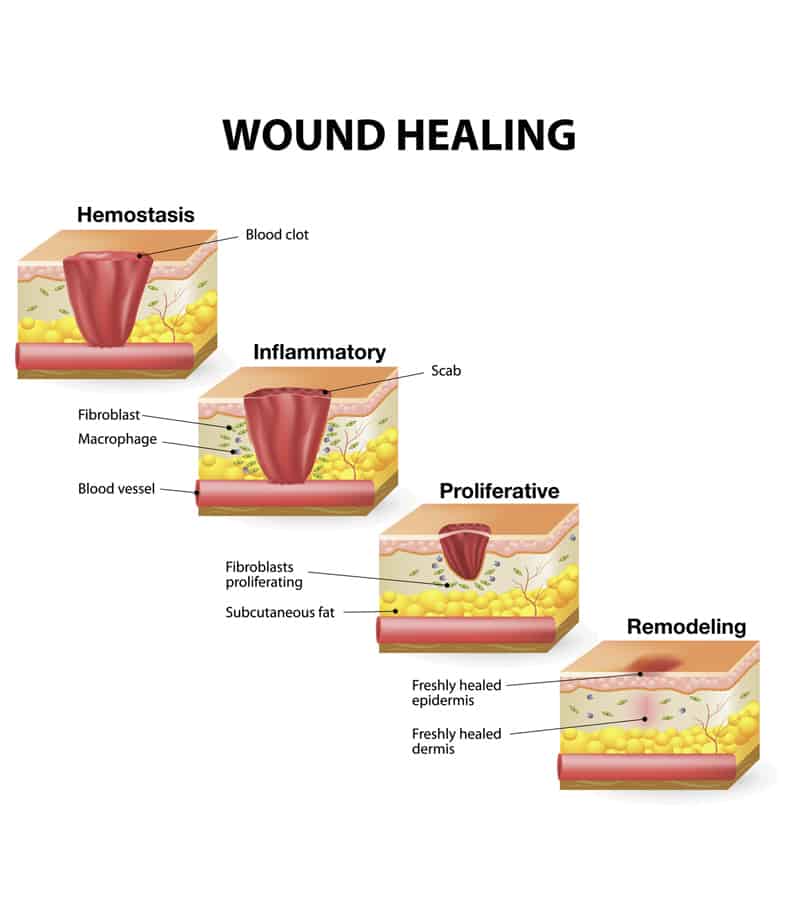
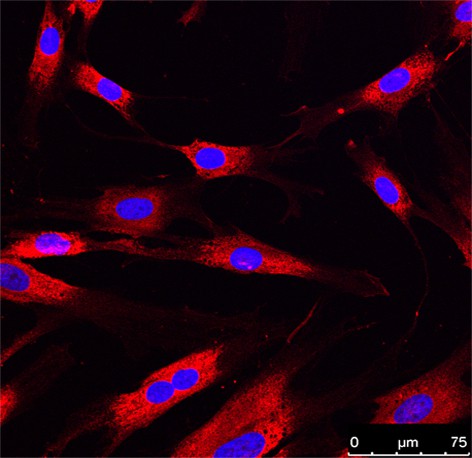
Azione sui fibroblasti ed esiti cicatriziali
I fibroblasti sono le cellule più numerose del tessuto connettivo della cute che hanno un ruolo fondamentale nella ricostruzione dello stesso in caso di danno.
Studi preclinici hanno evidenziato che la Luce Blu può modulare l’attività dei fibroblasti: il metabolismo e la proliferazione di queste cellule risulterebbero aumentati o, viceversa, inibiti a seconda della dose di luce utilizzata per l’irraggiamento.
Inoltre è stato osservato un miglior risultato in termini di organizzazione e morfologia del collagene nelle ferite trattate con Luce Blu rispetto a quelle di controllo.
Sulla base di queste evidenze la Fotobiomodulazione con Luce Blu potrebbe contribuire ad un buon esito cicatriziale e potrebbe aiutare a prevenire la formazione di cheloidi, cicatrici abnormi che possono svilupparsi a seguito di abrasioni e ferite e la cui causa risiede in un’iperattività dei fibroblasti e delle loro recidive.
Riferimenti:
Anders JJ et al. Low-Level Light/Laser Therapy Versus Photobiomodulation Therapy. Photomedicine and Laser Surgery Volume 33, Number 4, 2015 Pp. 183–184; DOI: 10.1089/pho.2015.9848.
Cicchi R et al. Observation of an improved healing process in superficial skin wounds after irradiation with a blue-LED haemostatic device J. Biophotonics 9, No. 6, 645–655 (2016); doi:10.1002/jbio.201500191.
Dini V et al. Blue light emission in the management of hard-to-heal wounds. Italian Journal of Dermatology and Venerology, 2020;155; doi: 10.23736/S2784-8671.20.06691-2.
Dollaku H et al. Randomized clinical trial of the efficacy of the EmoLED medical device in the treatment of stage 2 and stage 3 pressure ulcers: The RISE_UP study. J Tissue Viability. 2025 Aug;34(3):100895. doi: 10.1016/j.jtv.2025.100895.
Fraccalvieri M et al. Effectiveness of Blue light photobiomodulation therapy in the treatment of chronic wounds. Results of the Blue Light for Ulcer Reduction (B.L.U.R.) Study. Italian Journal of Dermatology and Venerology, 2021, Sep 09. Epub 2021 Sep 9. DOI: 10.23736/S2784-8671.21.07067-5.
Nair HK, Bin Sulong MAA. Effects of photobiomodulation with blue light on diabetic foot ulcers: a case series report. Wounds Asia. 2021, Vol 4 Issue 3, pag. 42-47.
Magni M et al. Experimental Study on Blue Light Interaction with Human Keloid-Derived Fibroblasts Biomedicines 2020, 8, 573; doi:10.3390/biomedicines8120573.
Magni G et al. Blue-LED-Light Photobiomodulation of Inflammatory Responses and New Tissue Formation in Mouse-Skin Wounds. Life (Basel). 2022 Oct 9;12(10):1564. doi: 10.3390/life12101564.
Moore Z et al. The prevalence of pressure ulcers in Europe, what does the European data tell us: a systematic review. Journal of Wound Care Vol 28, No 11, November 2019.
Rastogi A et al. Long term outcomes after incident diabetic foot ulcer: Multicenter large cohort prospective study (EDI-FOCUS investigators) epidemiology of diabetic foot complications study: Epidemiology of diabetic foot complications study. Diabetes Res Clin Pract. 2020 Apr;162:108113.
Ricci EB, Pittarello M. Blue light photobiomodulation for reactivation of healing in wounds not responding to standard therapy. J Wound Care. 2023 Nov 2;32(11):695-703. doi:10.12968/jowc.2023.32.11.695.
Rossi F at al. Photobiomodulation of Human Fibroblasts and Keratinocytes with Blue Light: Implications in Wound Healing Biomedicines 2021, 9, 41; doi.org/10.3390/biomedicines9010041.
Shubhangi VA. Chronic Leg Ulcers: Epidemiology, Aetiopathogenesis, and Management. Ulcers, Volume 2013, Article ID 413604, 9 pages http://dx.doi.org/10.1155/2013/413604.
Zhang Y et al. Global Disability Burdens of Diabetes-Related Lower-Extremity Complications in 1990 and 2016. Diabetes Care. 2020 May;43(5):964-974.
